Fertilidade Masculina
Todo casal que não consegue engravidar após um ano de tentativas regulares é considerado infértil, segundo a Organização Mundial da Saúde (OMS) [Boivin et al., 2007]. Essas tentativas são consideradas “regulares” quando as relações acontecem durante o período fértil da mulher, período em que há maior chance de encontro entre o óvulo e o espermatozoide. Mas se basta um único espermatozoide para fecundar o óvulo, por que tantos casais enfrentam dificuldade para engravidar? Muitos acreditam que engravidar é simples — afinal, quem nunca ouviu histórias de casais que engravidaram logo na primeira tentativa?
A verdade é que, mesmo entre casais saudáveis, as chances de engravidar naturalmente em um mês são de apenas 30% [Gnoth et al., 2003]. Com o passar dos meses e de várias tentativas, essa taxa aumenta, chegando a 95% após um ano. Por isso, a OMS define a infertilidade como a dificuldade de engravidar após um ano de tentativas, sendo que 1 a cada 6 casais (17,5%) sofre com infertilidade [Cox et al., 2022; WHO 2023]. Sabemos também que quanto maior o número de espermatozoides no sêmen, maiores são as chances de gravidez natural — e de forma mais rápida [Keihani et al., 2021].

A fertilidade masculina vem caindo rapidamente nas últimas décadas. Um estudo publicado em 2023 mostrou que a concentração de espermatozoides nos homens da década de 1970 era mais do que o dobro da observada em 2018 [Levine et al., 2023]. Entre 1970 e 2000, a queda anual foi de 1,16%, mas esse ritmo acelerou para 2,64% ao ano entre 2000 e 2018.
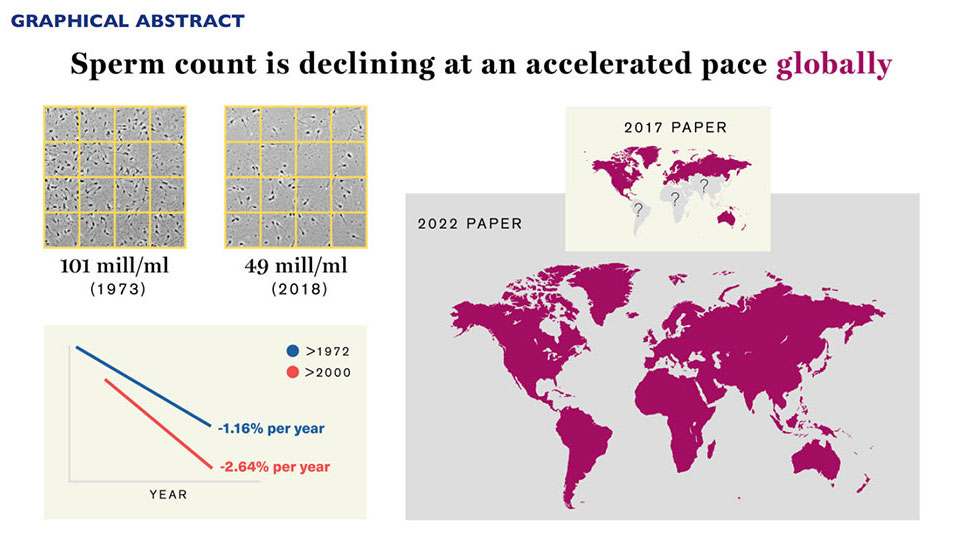
Imagem extraída do artigo de Levine et al., 2023
O fator masculino está presente em 50% dos casos de infertilidade. Em cerca de 20%, apenas o homem apresenta alterações no sêmen; em outros 30%, tanto o homem quanto a mulher apresentam alguma limitação no potencial fértil [Agarwal et al., 2020]. As causas dessa piora são diversas e muitas delas podem ser corrigidas, como alterações hormonais, varicocele, obesidade, tabagismo, hábitos de vida, entre outras. Porém, algumas não são modificáveis, como idade, fatores genéticos ou sequelas de doenças e cirurgias passadas.
A infertilidade é um desafio do casal, e ambos devem ser avaliados por profissionais especializados o quanto antes. A fertilidade é dependente do tempo: com o passar dos meses, a mulher tem menos óvulos e de menor qualidade. No homem, a formação de novos espermatozoides, chamada de espermatogênese, leva cerca de 74 dias (1 ciclo completo) [Misell et al., 2006]. Por isso, qualquer mudança positiva no estilo de vida ou no tratamento médico leva de 3 a 6 meses para se refletir no espermograma, enquanto, nesse mesmo período, os óvulos da parceira continuam se perdendo naturalmente.
O primeiro passo é buscar ajuda médica especializada precocemente que poderá fazer toda a diferença. Um diagnóstico detalhado e um tratamento direcionado aumentam significativamente as chances do casal de realizar o sonho de ter um filho biológico.
Infertilidade X Esterilidade
O quadro de infertilidade masculina pode variar de leve a muito complexo. O cenário mais desafiador é a ausência de espermatozoides no sêmen, chamada azoospermia. Infelizmente, ainda é comum que pacientes com azoospermia sejam considerados “estéreis” até mesmo por alguns profissionais da saúde. Mas isso nem sempre é verdade. Em muitos casos, é possível encontrar espermatozoides por meio de tratamentos hormonais ou cirurgias especializadas. Ou seja: alguns homens são inférteis, mas não são estéreis.
Qual é a diferença entre infertilidade e esterilidade?
A infertilidade significa que o homem tem dificuldade para engravidar sua parceira naturalmente, podendo precisar de técnicas como a fertilização in vitro (FIV). Já a esterilidade é o quadro em que não há nenhuma possibilidade do homem gerar um filho biológico, mesmo com os tratamentos disponíveis atualmente.

Um homem pode ser considerado estéril em duas situações:
- Alterações genéticas específicas no cromossomo Y — região responsável pela produção de espermatozoides.
- Ausência total de células germinativas no testículo, confirmada por biópsia, mesmo após todas as etapas de tratamento terem sido realizadas:
- correção hormonal;
- microcirurgia para varicocele (quando indicada);
- falha na recuperação espermática pela microdissecção testicular (micro-TESE), que é a técnica mais eficaz disponível.
Micro-TESE: O método com melhores resultados
Muitos homens com azoospermia ainda têm chances de encontrar espermatozoides, mesmo após falhas em procedimentos anteriores. Isso acontece porque técnicas mais simples, como a “punção testicular” (tecnicamente conhecida como TESA – do inglês testicular sperm aspiration) ou a biópsia testicular convencional (tecnicamente conhecida como TESE – do inglês testicular sperm extraction), apresentam menores taxas de sucesso quando comparadas à micro-TESE [Bernie et al., 2015].
Há inúmeros casos em que o paciente não obteve resultado com TESA ou TESE, mas conseguiu encontrar espermatozoides em uma nova tentativa com micro-TESE, realizada por equipe experiente. Por isso, as principais diretrizes médicas internacionais — como as da American Urological Association (AUA) e da European Association of Urology (EAU) — recomendam a micro-TESE como a técnica de escolha para homens com azoospermia não-obstrutiva [Brannigan et al., 2024; Minhas et al., 2025].
Antes de desistir
Antes de perder a esperança de serem pais, o casal deve procurar profissionais especializados em infertilidade masculina. A avaliação adequada e o trabalho conjunto de uma equipe multiprofissional — com urologistas, endocrinologistas e especialistas em reprodução assistida — aumentam significativamente as chances de sucesso.
Dr. Arnold é mestre e especialista em Fertilidade Masculina pela Unicamp e Androfert
Para agendar uma consulta com um médico urologista especialista em Fertilidade Masculina é importante saber quais são as opiniões de outros pacientes que consultaram com o médico. O site Doctoralia é excelente para você ver avaliações sobre um médico Urologista.
O Dr Arnold é um dos Médicos Urologistas mais bem avaliados pelo Doctoralia. Ele possui mais de 400 avaliações 5 estrelas. Confira algumas delas:

Referências:
- Boivin J, Bunting L, Collins JA, Nygren KG. International estimates of infertility prevalence and treatment-seeking: potential need and demand for infertility medical care. Hum Reprod. 2007 Jun;22(6):1506-12. doi: 10.1093/humrep/dem046.
- Gnoth C, Godehardt D, Godehardt E, Frank-Herrmann P, Freundl G. Time to pregnancy: results of the German prospective study and impact on the management of infertility. Hum Reprod. 2003 Sep;18(9):1959-66. doi: 10.1093/humrep/deg366.
- Cox CM, Thoma ME, Tchangalova N, Mburu G, Bornstein MJ, Johnson CL, Kiarie J. Infertility prevalence and the methods of estimation from 1990 to 2021: a systematic review and meta-analysis. Hum Reprod Open. 2022 Nov 12;2022(4):hoac051. doi: 10.1093/hropen/hoac051.
- Who, 2023. Infertility prevalence estimates. WHO.
- Keihani S, Verrilli LE, Zhang C, Presson AP, Hanson HA, Pastuszak AW, Johnstone EB, Hotaling JM. Semen parameter thresholds and time-to-conception in subfertile couples: how high is high enough? Hum Reprod. 2021 Jul 19;36(8):2121-2133. doi: 10.1093/humrep/deab133.
- Levine H, Jørgensen N, Martino-Andrade A, Mendiola J, Weksler-Derri D, Jolles M, Pinotti R, Swan SH. Temporal trends in sperm count: a systematic review and meta-regression analysis of samples collected globally in the 20th and 21st centuries. Hum Reprod Update. 2023 Mar 1;29(2):157-176. doi: 10.1093/humupd/dmac035.
- Agarwal A, Majzoub A, Parekh N, Henkel R. A Schematic Overview of the Current Status of Male Infertility Practice. World J Mens Health. 2020 Jul;38(3):308-322. doi: 10.5534/wjmh.190068.
- Misell LM, Holochwost D, Boban D, Santi N, Shefi S, Hellerstein MK, Turek PJ. A stable isotope-mass spectrometric method for measuring human spermatogenesis kinetics in vivo. J Urol. 2006 Jan;175(1):242-6; discussion 246. doi: 10.1016/S0022-5347(05)00053-4.
- Bernie AM, Mata DA, Ramasamy R, Schlegel PN. Comparison of microdissection testicular sperm extraction, conventional testicular sperm extraction, and testicular sperm aspiration for nonobstructive azoospermia: a systematic review and meta-analysis. Fertil Steril. 2015 Nov;104(5):1099-103.e1-3. doi: 10.1016/j.fertnstert.2015.07.1136.
- Achermann APP, Pereira TA, Esteves SC. Microdissection testicular sperm extraction (micro-TESE) in men with infertility due to nonobstructive azoospermia: summary of current literature. Int Urol Nephrol. 2021 Nov;53(11):2193-2210. doi: 10.1007/s11255-021-02979-4.
- Brannigan RE, Hermanson L, Kaczmarek J, Kim SK, Kirkby E, Tanrikut C. Updates to Male Infertility: AUA/ASRM Guideline (2024). J Urol. 2024 Dec;212(6):789-799. doi: 10.1097/JU.0000000000004180.
- Minhas S, Boeri L, Capogrosso P, Cocci A, Corona G, Dinkelman-Smit M, Falcone M, Jensen CF, Gül M, Kalkanli A, Kadioğlu A, Martinez-Salamanca JI, Morgado LA, Russo GI, Serefoğlu EC, Verze P, Salonia A. European Association of Urology Guidelines on Male Sexual and Reproductive Health: 2025 Update on Male Infertility. Eur Urol. 2025 May;87(5):601-616. doi: 10.1016/j.eururo.2025.02.026.
Últimos artigos em Infertilidade Masculina